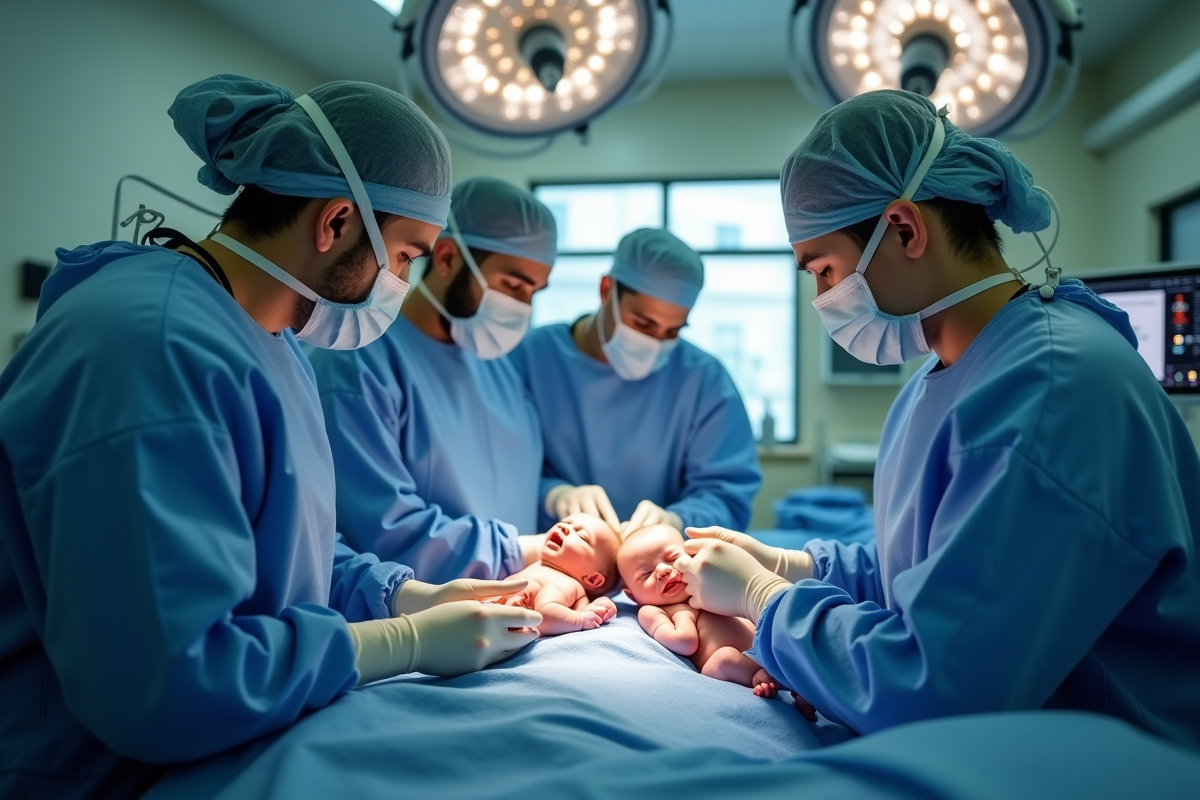
Une table d’opération, deux vies étroitement mêlées, et le regard de dizaines de médecins suspendu à la moindre décision : la séparation des bébés siamois relève d’une épreuve collective, où la médecine tutoie la frontière de l’impossible. Derrière chaque dossier, des familles plongent dans l’inconnu, tandis que les équipes médicales avancent, pas à pas, sur un fil tendu entre prouesse technique et incertitude humaine.
La séparation des jumeaux fusionnés bouscule les repères médicaux et humains. Devant la complexité des corps imbriqués, il n’existe pas de protocole universel. Tout commence par une succession de réunions, de bilans, de scans, de discussions longues et souvent douloureuses pour les familles. Une armée de spécialistes, chirurgiens pédiatriques, anesthésistes, radiologues, plasticiens, décortique chaque dossier. Les parents affrontent l’inconnu : difficile d’imaginer la suite quand le sort des enfants tient parfois à un fil aussi ténu qu’un vaisseau sanguin ou une portion de foie.
Comprendre la naissance des jumeaux siamois et leurs particularités médicales
Le cas des jumeaux siamois fascine autant qu’il interpelle le monde médical. Cette singularité naît d’une anomalie lors de la toute première division embryonnaire : c’est rare, moins d’une fois sur 200 000 naissances. La réalité, c’est une fusion partielle, thorax, abdomen, bassin, crâne : les variantes ne manquent pas, et aucun scénario n’est anodin. La plupart du temps, il s’agit de soeurs siamoises ou de frères siamois.
On pense à Chang et Eng Bunker, célèbres frères nés au Siam et restés liés par le torse jusqu’à leur mort. Leur histoire est entrée dans le vocabulaire courant, mais derrière cette notoriété se cache une infinité de variantes. Chez certains enfants, c’est l’abdomen qui soude les corps, chez d’autres le crâne ; certains partagent un foie, d’autres un cœur ou un réseau vasculaire. Face à chaque dossier, tout repère vole en éclats.
Difficile de généraliser : chaque dossier commence par une série d’imageries prénatales de haute précision. Ces images révèlent la nature exacte de la jonction, orientant la suite des débats médicaux. On distingue principalement trois grands types de jonction : thoracopages (thorax), omphalopages (abdomen), craniopages (crâne). Plus la fusion concerne un organe vital, plus l’opération s’annonce délicate, voire irréalisable.
On se souvient par exemple de Bissie et Eyenga, deux soeurs venues du Cameroun, opérées récemment à Lyon. Leur histoire rappelle que chaque séparation est à la fois affaire de science, d’intuition et de dialogue constant entre familles et soignants. Car au bout du compte, ce sont deux jeunes vies qui affrontent, ensemble, la balance du risque et de la chance.
Quels critères déterminent la possibilité d’une séparation chirurgicale ?
Dans chaque hôpital spécialisé, le verdict ne tombe qu’après une investigation méticuleuse. Les équipes de chirurgie pédiatrique commencent par explorer l’anatomie sous toutes ses coutures : position de la fusion, nature et nombre des organes partagés, état général de chaque enfant.
Pour décider si une opération peut être envisagée, plusieurs critères sont pris en compte et pesés longuement :
- La localisation de la fusion : thorax, abdomen, crâne ou bassin. Si un seul cœur est partagé, la chirurgie devient impossible.
- La qualité des organes communs : séparer un foie fusionné demeure réalisable, mais un système nerveux central commun exclut toute intervention.
- L’état global des enfants : capacités de résistance, état d’infection, présence ou non d’autres pathologies.
- L’expérience et moyens de l’équipe médicale : présence d’un centre de référence, maîtrise de techniques avancées, coordination pluridisciplinaire.
La discussion entre praticiens s’étire parfois sur des semaines. Il n’existe pas de marge d’erreur : chaque réu pluridisciplinaire pèse le pronostic de chaque enfant, tête froide et cœur lourd. À Lyon, Pierre-Yves Mure dirige ce type d’équipe : « Rien n’est laissé au hasard, car chaque geste peut faire basculer la suite. » Pas de place pour la théorie pure, ici, c’est le réel dans toute sa brutalité qui dicte la marche à suivre.
Les grandes étapes de l’opération : préparation, techniques et suivi post-opératoire
Chaque opération se prépare pendant des semaines, parfois des mois. Comptez plusieurs séries de simulations sur écran ou maquettes 3D, modélisation des organes, répétition des gestes critiques. Certains établissements comme Necker à Paris, ou le service de Lyon, planifient chaque mouvement, orchestrant la moindre étape à la minute près.
Le jour J, une trentaine de spécialistes peuvent se succéder autour de la table. Chaque phase de la séparation suit un protocole calé : dissection patiente, repérage des vaisseaux, reconstruction parfois inédite des tissus. Lors d’interventions complexes sur la boîte crânienne ou le foie, les gestes du chirurgien sont guidés par des images virtuelles en temps réel. À l’Institut du Cerveau de Rio, la réalité virtuelle est même devenue un outil incontournable pour franchir les dernières barrières techniques.
Après l’intervention, le chemin reste semé d’obstacles : les enfants sont gardés en réanimation sous surveillance constante. Les risques sont nombreux : infection, hémorragie, défaillance d’organe, atteinte neurologique. Suivent alors la rééducation, le soutien psychologique, l’aide indispensable des proches. La réussite ne s’arrête jamais au bloc : elle se joue sur la durée, au fil des semaines, des mois, parfois des années.
Vivre après la séparation : défis humains, parcours des familles et regards de la société
Ce qui se joue après la salle d’opération tient bien plus du marathon que du sprint. Les enfants séparés, comme Bissie et Eyenga ou encore les jumelles Grace et Marie, doivent apprendre à habiter un corps tout neuf, à se déplacer, s’alimenter, grandir sans la présence physique de l’autre à chaque instant. Pour la famille, commence une nouvelle étape : accompagner deux trajectoires séparées, gérer la fatigue, l’inquiétude, les nouvelles habitudes et ce silence soudain où, autrefois, deux vies pulsaient en écho.
Durant ce temps, l’accompagnement médical et psychologique reste primordial. Les hôpitaux de Lyon, Paris ou Genève assurent des rendez-vous réguliers : rééducation, soins des cicatrices, séances de soutien, organisation d’une vie scolaire adaptée. Plusieurs familles venues de loin affrontent aussi la réalité administrative, l’isolement, le défi de s’inscrire dans un environnement parfois déroutant.
Entre rééducation et reconstruction familiale
Voici les principaux défis qui attendent familles et enfants après la séparation :
- Réapprendre à bouger : retrouver peu à peu force, souplesse, gestes du quotidien.
- Renouer avec l’estime de soi, surmonter la peur de l’inconnu autant pour les enfants que pour les parents.
- Faire face au regard des autres, bienveillant ou intrusive selon les situations.
Les parcours de Mayah, Gina Martinez ou Edvine Wawo dévoilent des histoires de patience, d’espoir et parfois de désillusion. Selon les sociétés et les pays, accueils et perceptions diffèrent , chaleureux ici, réservés là, inattendus parfois. Mais un fil rouge demeure : chaque enfant séparé, chaque famille, se bâtit un chemin inédit, là où la médecine a, quelques heures durant, repoussé le seuil du possible.